Kirurgens
dilemma - tarmresektion eller inte.
Tarmkirurgi medför hos mĺnga en delvis befogad
rädsla för att hamna i en situation där näringsupptaget blir otillräckligt. I vissa
situationer är frĺgan huruvida tarmresektion bör genomföras inte alltid självklar. I
samband med mesenterialkärlsocklusion, utvidgad cancerkirurgi samt framför allt i
samband med Crohns sjukdom uppstĺr ofta frĺgan om tarmresektion skall utföras eller
inte. Beslutet bör baseras pĺ en bedömning av om tarmresektionen kan medföra permanent
bot eller palliation, och om dessa potentiella vinster stĺr i relation till den operativa
risken och den funktionsförsämring som kan inträffa efter resektion. Vidare bör
beaktas om resektionen pĺverkar den patologiska processen. Valsituationen att utföra
tarmresektion eller inte är aldrig sĺ komplex som vid Crohns sjukdom. Detta beror ocksĺ
pĺ att det i dag finns läkemedel med sĺväl dokumenterad som icke dokumenterad men
förmodad effekt samt även ett flertal kirurgiska metoder som icke innebär resektion.
Ett väl organiserat nutritionsteam har goda möjligheter att
minska effekten av de nutritionella konsekvenserna av tarmresektion som resecerade
patienter löper risk att drabbas av.
_______________________________________________
Ärade ĺhörare!
Jag har fĺtt i uppdrag att utveckla frĺgeställningen "tarmresektion eller
inte" frĺn en kirurgs perspektiv. I och med att frĺgan har kommit upp mĺste man
förutsätta att kirurgen alltsĺ har ett alternativ, att genomföra en tarmresektion som
behandling av ett sjukdomstillstĺnd eller att avstĺ. I själva verket finns denna
valsituation och frĺgeställningen har under de senaste ĺren blivit alltmer komplex.
Bild 1.

Inte minst har allmänhetens intresse och kunskaper för dessa frĺgor ökat. Inte
sällan i samband med att operationer som innebär tarmresektion kommer ifrĺga ställs
frĺgan frĺn patienterna: "kommer jag att kunna äta sĺ att jag klarar mig?"
med andra ord kommer jag att fĺ behĺlla sĺ mycket tarm att jag inte behöver konstgjord
näringstillförsel? En annan frĺga som ocksĺ mycket ofta uppstĺr är: kommer jag att
fĺ en stomi eller inte? Denna frĺga är mer relevant än vad man vid första anblicken
kanske tycker dĺ det funktionella resultatet av en stomi i hög grad är beroende av
vilken kvantitet och kvalitet den enskilde stomisten har pĺ den kvarvarande tarmen.
Bild 2.

Ett försök att systematisera frĺgeställningen när frĺgan om tarmresektion
eller inte kommer upp skulle kunna se ut pĺ det här sättet. Fördelarna med att utföra
en tarmresektion är att man i bästa fall kan undanröja en patologisk process, t.ex.
avlägsna en tumör eller ett tarmsegment som är engagerat i en irreversibel
inflammatorisk process. En resektion kan ocksĺ innebära att man avbryter en pĺgĺende
inflammatorisk process och därmed förkortar läkningsförloppet. Ett exempel pĺ en
sĺdan situation kan vara sigmoideumresektion i samband med en akut abscederande
divertikulit. En tredje situtation när en tarmresektion kan innebära en fördel är när
man vill uppnĺ palliation t.ex vid en strĺlskada pĺ terminala tunntarmen, en situation
när man för att undanröja ett subtotalt passagehinder ofta tvingas till lĺnga
resektioner. Ĺ andra sidan finns det vid alla liknande tillfällen argument mot en
resektion, sĺ t.ex. ökar man i mĺnga fall den operativa risken med ĺtföljande ökning
av morbiditet och mortalitet. Ett annat och mycket viktigt argument mot tarmresektion när
sĺdan kan ifrĺgasättas är att man i stort sett alltid skapar nĺgon form av
funktionell störning genom att avlägsna tarm. Och det tredje argumentet mot en
tarmresektion skulle kunna bli väsentligt om det visar sig att man pĺverkar förloppet
av grundsjukdomen i en ogynnsam riktning genom att göra en tarmresektion. I det enskilda
fallet kan säkert mĺnga andra frĺgeställningar än dessa vara aktuella och det blir
kirurgens uppdrag att väga för- och nackdelar mot varandra i den enskilda situationen.
Bild 3.
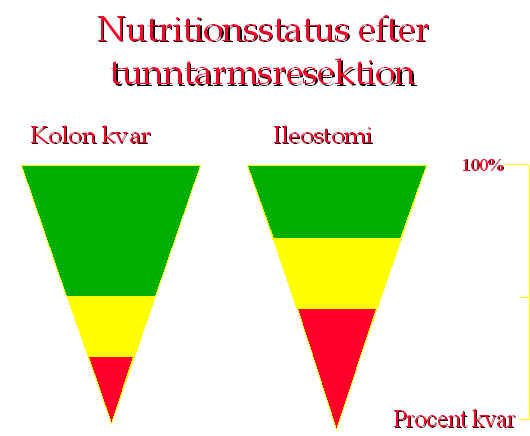
En central frĺga efter massiv tarmresektion är huruvida man kan upprätthĺlla
ett normalt nutritionsstatus efter genomförd operation. För att bedöma om sĺ kan bli
fallet är det av avgörande betydelse om kolon är kvar eller om patienten har en
ileostomi. Enligt vĺr och andras erfarenhet är toleransen för tarmresektion vad gäller
nutritionsstatus betydligt större om kolon är kvar än om man har en ileostomi och
skälet till detta är de mycket betydande vätske- och elektrolytförluster som
ileostomisten fĺr redan efter en ganska begränsad tarmresektion. Bilden visar hur den
som har kolon kvar i allmänhet klarar sig utan nĺgot nutritionellt stöd ner till en
förlust av halva tunntarmen och att behov av parenteralnutrition inte inträffar förrän
en mycket liten del av tunntarmen finns kvar. Patienter med ileostomi däremot har ofta
behov av betydande insatser redan när en tredjedel av tarmlängden resecerats och behovet
av parenteralt närings- och fr.a. vätskestöd uppträder redan när c:a 30-40% av tarmen
ĺterstĺr.
Bild 4.

För att belysa nĺgra viktiga situationer där frĺgan om tarmresektion eller
inte blir aktuell har jag valt tre olika tillstĺnd: tillfällen med intestinal ischaemi,
patienter med gastrointestinal tumörsjukdom och naturligtvis den kanske viktigaste
sjukdomen med den här frĺgeställningen: Crohns sjukdom.
Bild 5.

När det gäller intestinal ischaemi är detta hos mĺnga patienter ett terminalt
fenomen hos en gravt arteriosklerotisk person, nĺgot som Adrian Marston ganska
tillspetsat formulerat pĺ detta sätt: "Mesenteric vascular occlusion is not a
disease, it is a way to die".
Bild 6.

Vid stora massiva trombotiseringar hos ĺldriga patienter där hela
tunntarmspaketet och stora delar av kolon är irreversibelt skadade är det nog ingen som
tvekar att avstĺ frĺn resektion. Tarmens kärlanatomi innebär ĺ andra sidan att ju
längre ner i arteria mesenterica superior en embolus tränger innan den ockluderar dessto
mer blir ĺtföljande gangrän lokaliserat till terminala ileum - cekum eller omrĺdet
kring den ileocekala övergĺngen. Hos en yngre patient med ett distalt begränsat
gangrän bör naturligtvis en resektion utföras. Om gangränet är väl demarkerat och
nĺgon peritonit inte föreligger kan man säkert i mĺnga fall göra en primär
anastomos. Om tveksamhet rĺder vad gäller viabilitet i den kvarlämnande tarmen är det
säkert bättre att lägga fram dubbla stomier och liknande fall kan det säkert vara
indicerat att göra en "second look" inom 12-24 timmar för att eventuellt
komplettera resektionen. Man bör tänka pĺ att näringsbehovet i den ĺldersklass som
oftast drabbas av mesenterialkärlsocklusion är ganska litet och mĺnga patienter kan
klara sig pĺ en utomordentligt kort kvarvarande tunntarm. Vi har erfarenhet av patienter
med ner till 40 cm kvarvarande tunntarm som klarat sig hyggligt med endast ett peroralt
näringstillskott. En förutsättning är naturligtvis att kolon är intakt.
Bild 7.

I samband med gastrointestinal tumörsjukdom är situationen oftast mycket mer
varierad och nĺgra generella rekommendationer kan knappast utfärdas. Vid primära
adenocarcinom i tunntarmen är ofta tumören sĺ avancerad vid diagnos att nĺgon
resektion knappast blir aktuell. Däremot kan tunntarmsresektioner för att uppnĺ
radikalitet vid kolorektal cancer vara väl indicerade och medföra tumörens radikala
avlägsnande. Ocksĺ vid olika former av sarkom kan tunntarmsresektion bli aktuell och om
den biologiska malignitetsgraden är lĺg, som kan vara fallet, kan man uppnĺ betydande
palliation även om resektionen inte leder till tumörfrihet. Även vid karcinoidsjukdomen
kan det vara indicerat att göra ganska omfattande tarmresektioner dĺ tumörernas
biologiska malignitetsgrad ofta är mĺttlig, att symtomen frĺn kvarvarande tumörvävnad
kan behandlas medicinskt och att den vanligaste lokalisationen för karcinoidtumörer
medför att resektionsmönstret liknar det vid Crohns sjukdom, nĺgot som de flesta av oss
har erfarenhet av.
Bild 8.

Crohns sjukdom är nog det tillstĺnd där frĺgan om tarmresektion eller inte
oftast uppstĺr. Sjukdomen har ett mycket oförutsägbart förlopp, behandling handlar
enbart om palliation och det finns olika medicinska och kirurgiska alternativ till
resektion. De frĺgor man bör ställa sig är för det första: Hur uppnĺs bästa
palliationen? Vilken form av medicinsk behandling skall kombineras med vilken form av
kirurgisk ĺtgärd? Finns alternativ till resektion. Medicinska eller kirurgiska med
lägre grad av invasivitet som t.ex. ballongdilatation och strikturoplastik. En andra
frĺga är: Vilket blir det funktionella resultatet? En planerad ĺtgärd kan innebära
postoperativ diarré eller kanske ett korttarmssyndrom. Även frĺgan huruvida man skall
lägga fram en stomi eller inte faller i den här gruppen. Slutligen mĺste man frĺga sig
om grundsjukdomens förlopp pĺverkas genom att man gör en resektion.
Bild 9.

Starkt förenklat kan de behandlingsinsatser som kan komma ifrĺga vid Crohns
sjukdom sammanfattas i den vänstra spalten vad gäller s.k. medicinska ĺtgärder och i
den högra spalten s.k. kirurgiska ĺtgärder. Dokumentationen för effekt av de
medicinska ĺtgärderna är egentligen ganska svag och inskränker sig till en
inflammations- och symtomhindrande effekt av cortisonbehandling. Det finns studier som
visar effekt av 5 aminosalicylpreparat men den dos som erfordras är betydande och kost
benefit-beräkningen bĺde vad gäller biverkningar och kostnad mot behandlingens effekt
gör användningen tveksam. Metronidasol har dokumenterats ha ett visst värde,
ĺtminstone vid Crohnmanifestationer med hög grad av bakteriellt inslag. Frĺgan om
azathioprin vid Crohns sjukdom är mycket aktuell just nu och även om det strikt
vetenskapliga underlaget för användning av azathioprin är svagt kommer vi sannolikt
inom de närmaste ĺren att fĺ tydligare regler för användningen av detta läkemedel.
De kirurgiska ĺtgärderna representerar ett spektrum av olika grader av
invasivitet frĺn ballongdilatation av en striktur till en resektion. Även här saknas
randomiserade studier för att dokumentera effekten men erfarenheten har ändĺ lärt oss
en hel del om effekten av kirurgiska ĺtgärder.
Bild 10.

En kritisk analys av de publikationer som finns vad gäller strikturoplastik och
ballongdilatation vid Crohns sjukdom kan man dra slutsatsen att sĺväl
komplikationsfrekvens som korttidseffekt och behov av förnyad ĺtgärd inte skiljer sig
frĺn motsvarande siffror för patienter som genomgĺtt en traditionell resektion.
Argumentet för den mindre invasiva ĺtgärden skulle dĺ vara att man konserverar
tarmlängd medan argumentet mot blir att risken för utveckling av komplikationer är
större och om detta skulle ske blir förlusten sĺväl i tarmlängd som i funktionellt
resultat och morbiditet större.
Bild 11.

Det funktionella resultatet av tarmresektion vid Crohns sjukdom är ganska väl
studerat och vi har lärt oss för det första att jejunumresektioner tolereras i
allmänhet väl och medför oftast smĺ nutritionella eller funktionella konsekvenser.
Resektion av terminala ileum ger upphov till en terminal ileopati som dock säkert inte
är mer uttalad än den terminala ileopati som beror pĺ sjukdomen i omrĺdet. Modern
handläggning av terminal ileopati med kostanpassning, eventuellt kompletterat med
läkemedel leder ofta till ett mycket bra funktionellt resultat. Frĺgan om kolonresektion
är viktig för patienter med Crohns sjukdom. Den vätske- och elektrolytresorberande
funktionen i kolon är mycket väsentlig, i synnerhet hos den som genomgĺtt flera
tarmresektioner och vid klassisk lokalisation är man i dag helt överens om att varje cm
av kolon räknas och därför bör konserveras. En viktig frĺga vid bedömning av
tarmresektion vid Crohns sjukdom är ocksĺ tillstĺndet i anorektum. Om det föreligger
en proktit eller om patienten har aktuella eller tidigare genomgĺngna
fistelkomplikationer i omrĺdet kan den anala funktionen vara sĺ nedsatt att även en
mĺttlig ökning av faecesvolymen kan innebära en betydande funktionell försämring med
inkontinens som följd.
Bild 12.

Vi ställde frĺgan om det patofysiologiska förloppet kan pĺverkas av kirurgi
och den frĺgan gäller inte enbart utveckling av komplikationer. Det finns i dag sĺväl
kliniska som experimentella data som visar att recidivrisken efter resektion och ileostomi
är lägre än efter resektion och anastomos. Aftösa ulcerationer som uttryck för en
tidig primärlaesion av Crohns sjukdom och som har visats uppträda omedelbart oralt om en
ileokolisk anastomos kan uppskjutas till efter förslutning av en devierande stomi
ovanför anastomosen. Ock för det tredje, men här är underlaget nĺgot klenare än för
övriga observationer; det förefaller som om resektion som kvarlämnar inflammation
medför en lägre recidivrisk i den kvarvarande tarmen. Även om dessa data är ganska
entydiga är det oklart pĺ vilket sätt vi skall anpassa vĺr kirurgiska strategi.
Argumentet att avstĺ frĺn resektion p.g.a. hög recidivrisk känns i det här
sammanhanget lite förĺldrat och har funnits med i diskussionen i flera decennier.
Bild 13.

Frĺgan om segmentell resektion eller kolektomi vid kirurgisk behandling av Crohns
sjukdom i kolon är i dag lika eller kanske ännu mer kontroversiell. Erfarenheten i
litteraturen är att recidivrisken i kolon är hög och att det fria intervallet till
nästa operation blir ganska kort. Det är möjligt att en intensivare medicinsk
behandling kan pĺverka det här förloppet och i framtiden motivera en mer restriktiv
attityd vid kirurgisk behandling av Crohns sjukdom i kolon. Även om man inte har nĺgon
egentlig valfrihet vid Crohns sjukdom i kolon är det viktigt att beakta vilken grad av
tunntarmsresektion som har utförts och därav bedöma vilken diarrémängd eller vilket
stomiflöde patienten kan fĺ. Det är ocksĺ viktigt att beakta anorektalt status för
att prognosticera eventuella störningar i kontinensfunktionen. Även om man gör den
bedömningen att kontinensen kan bli allvarligt pĺverkad är det ocksĺ viktigt att veta
att en kolostomi hos patienter med Crohns sjukdom och som tidigare genomgĺtt
tunntarmsresektion i allmänhet är ett dĺligt alternativ med ofta betydande
kolostomiflöde som ofta är mycket oregelbundet. Dessutom försämras funktionen ofta av
en instabilitet i stomin.
Bild 14.

För de patienter som utvecklar ett korttarmssyndrom finns i dag ganska mycket
kunskap samlad. Vi har en nutritionsmottagning vid Kolorektalkirurgiska enheten vid
Sahlgrenska Universitetssjukhuset i Göteborg där patienter med nutritionsproblem
handlägges i samarbete mellan näringsfysiolog, kirurg, dietist, stomisjuksköterska
m.fl. Enligt vĺr erfarenhet kan man komma lĺngt med ett individualiserat nutritionsstöd
och i mĺnga fall normalisera nutritionsstatus. För den gruppen av patienter där detta
inte är tillräckligt finns möjligheten till parenteral nutrition som de allra flesta
kan administrera själva i hemmet. Denna metod är i hög grad invasiv och
komplikationsbelastad men är dock ett acceptabelt sätt att hantera
korttarmsproblematiken. Att ersätta en tarmförlust med ett transplantat som vid
tunntarmstransplantation är ännu inte ett kliniskt användbart alternativ men det är
möjligt att sĺ blir fallet inom en inte alltför avlägsen framtid.
______________________________________________
Referenser:
Allard J P and Jeejeebhoy K N. Nutritional support and therapy in the short bowel
syndrome. Gastroenterol CLin North Am 1989; 18:589-601.
Blomberg B, Rolny P, Jarnerot G. Endoscopic treatment of anastomotic strictures in
Crohn's disease. Endoscopy 1991 Jul;23(4):195-198
Brevinge H, Berglund B, Bosaeus I, Tolli J, Nordgren S, Lundholm K. Exercise
capacity in patients undergoing proctocolectomy and small bowel resection for Crohn's
disease. Br J Surg 1995 Aug;82(8):1040-1045
Dehn TC, Kettlewell MG, Mortensen NJ, Lee EC, Jewell DP. Ten-year experience of
strictureplasty for obstructive Crohn's disease. Br J Surg 1989 Apr;76(4):339-341
Ellegĺrd L, Bosaeus I, Nordgren S et al. Low-dose recombinant human growth
hormone increases body weight and lean body mass in patients with short bowel syndrome.
Ann Surg 1997; 225:88-96.
Ewe K, Herfarth C, Malchow H, Jesdinsky HJ. Postoperative recurrence of Crohn's
disease in relation to radicality of operation and prophylaxis: a multicenter trial.
Digestion 1989;42(4):224-232
Fazio VW, Tjandra JJ, Lavery IC, Church JM, Milsom JW, Oakley JR. Long-term
follow-up of strictureplasty in Crohn's disease. Dis Colon Rectum 1993 Apr;36(4):355-361
Kurkchubasche A G, SMith S D and Rowe M I. Catheter sepsis in short-bowel
syndrome. Arch Surg 1992; 127:21-25.
Nordgren s, Buntzen S, Hultén L. Bosaeus I, Curelaru I. Parenteral nutrition vid
korttarmssyndrom. Acceptabelt alternativ trots morbiditet. Läkartidningen
1995;92:1923-1925.
Nordgren S, McPheeters G, Svaninger G, Öresland T, Hultén L. Small bowel length
in inflammatory bowel disease. Int J Colorectal Dis 1997;12(4):230-234
Rutgeerts P, Goboes K, Peeters M, Hiele M, Penninckx F, Aerts R, Kerremans R,
Vantrappen G. Effect of faecal stream diversion on recurrence of Crohn's disease in the
neoterminal ileum. Lancet 1991 Sep 28;338(8770):771-774
Scammell B, Ambrose NS, Alexander-Williams J, Allan RN, Keighley MR. Recurrent
small bowel Crohn's disease is more frequent after subtotal colectomy and ileorectal
anastomosis than proctocolectomy. Dis Colon Rectum 1985 Nov;28(11):770-771
Steinberg D M, Allan R N, Brooke B N et al. Sequele of colectomy and ileostomy.
Comparison between Crohn's colitis and ulcerative colitis. Gastroenterology 1975;
68:33-39.
Thompson J S. Strategies for preserving intestinal length in short bowel syndrome.
Dis Colon Rectum 1987; 30:208-213. |
